In Diabetes Care van mei 20191 beschrijven Haisworth et al de lange termijn follow-up van de deelnemers aan de DCCT-studie voor wat betreft diabetische retinopathie. Het HbA1c blijkt een grote rol te spelen in de ontwikkeling van retinopathie.
Tussen 1983 en 1993 werden 1441 patiënten met type 1 diabetes behandeld met of een intensief schema (HbA1c 7% gedurende gemiddeld 6 jaar) of een destijds standaard schema (tweemaal daags mix-insuline, HbA1c 9%). Na publicatie van deze DCCT-studie in 1993 ging 98% van de patiënten door in de EDIC-studie. Daarin werd de behandeling voor iedereen gelijk: een basaal-bolus schema of pomp. De streefwaarde voor het HbA1c was 7%, maar de werkelijk gerealiseerde HbA1c waarde was gemiddeld 8% (64 mmol/mol). Na 20 jaar EDIC-studie participeerde nog steeds 94% van de oorspronkelijke deelnemers.
30 jaar follow-up
Deze studie beschrijft nu de 30 jaar follow-up van DCCT/EDIC. Tijdens de EDIC werd in jaar 4 (1997) en in jaar 10 (2003) een fundusfoto gemaakt. Daarnaast waren er de routinematige oogheelkundige controles bij de eigen oogarts en werden de gegevens elk vierde jaar verzameld. Van de oorspronkelijke studiedeelnemers aan de DCCT had de helft nog geen complicaties en een diabetesduur <5 jaar; de andere helft had al langer type 1 diabetes ( 1-15 jaar) met minimale diabetische retinopathie.
Uitkomsten
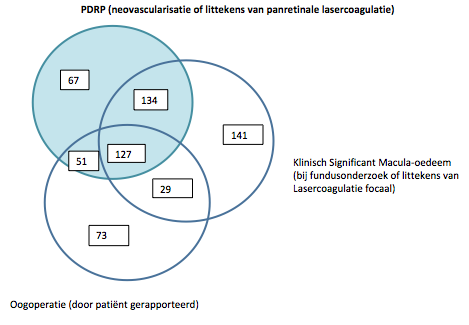
Uiteindelijk trad bij 379 van de oorspronkelijke 1441 deelnemers proliferatieve diabetische retinopathie op en bij 431 klinisch significant macula-oedeem. 280 patiënten ondergingen chirurgische oogbehandeling, afgezien van laserbehandeling en intravitreale injecties. 261 patiënten hadden zowel niet-proliferatieve diabetische retinopathie als macula-oedeem. 65% van het cohort had na 30 jaar follow-up geen proliferatieve retinopathie, 60% geen macula-oedeem en 70% was een oogingreep bespaard gebleven.
Belangrijkste risicofactoren proliferatieve diabetisch retinopathie
Van de 726 patiënten die zonder retinopathie in de DCCT-studie geïncludeerd werden, ontwikkelde uiteindelijk 44% proliferatieve diabetische retinopathie. Van de 715 patiënten met al aanwezige minimale retinopathie ontwikkelde uiteindelijk 66% proliferatieve diabetische retinopathie.
Belangrijkste risicofactoren voor het ontwikkelen van proliferatieve diabetisch retinopathie bleken te zijn:
- gemiddelde HbA1c over de jaren (HR 2,15 per % HbA1c-stijging)
- diabetesduur (HR 1,11 per jaar diabetesduur)
- albumine-excretie (HR 1,03 per mg/24 uur stijging albuminurie)
- diastolische bloeddruk ( HR 1,045 per mm Hg stijging).
Gebruik van statines werkte beschermend (HR 0,68).
Belangrijkste risicofactoren macula-oedeem
Dezelfde variabelen waren verantwoordelijk voor het optreden van macula-oedeem:
- HbA1c (HR 1,83 per % HbA1c)
- diabetesduur (HR 1,09 per jaar)
- leeftijd (HR 1,05/jaar)
- diastolische bloeddruk (HR 1,03 per mm Hg)
Belangrijkste risicofactoren oogoperaties
Ook met betrekking tot het ondergaan van een oogoperatie bleek het weer te gaan om het gemiddelde HbA1c (HR 1,85 per % HbA1c-stijging), leeftijd (HR 1,07 per jaar), diabetesduur (HR 1,09 per jaar). Van de oogoperaties betrof het 214 keer cataract, 105 keer vitrectomie, 33 keer glaucoom, 12 keer cornea-operatie, 6 keer capsulotomie en 4 keer enucleatie. Sommigen hadden meerdere operaties.
Samenvatting
Na 30 jaar diabetes type 1 is het HbA1c verreweg de belangrijkste risicofactor voor het ontwikkelen van proliferatieve diabetische retinopathie, macula-oedeem en het moeten verrichten van een oogheelkundige (operatieve) ingreep.
Voor de klinische praktijk: als je 30 jaars HbA1c 7% (53 mmol/mol) is en je risico op het krijgen van proliferatieve diabetische retinopathie 1, is dat bij een HbA1c van 10% (86 mmol/mol) 8. Bij een HbA1c van 14% (130 mmol/mol) loopt dit op tot 128! Getallen voor macula-oedeem en het moeten ondergaan van een (operatieve) oogheelkundige ingreep zijn vergelijkbaar. Het HbA1c is dus de belangrijkste risicofactor, of je nu geen of geringe retinopathie hebt bij aanvang.
Venndiagram
Referenties
- Haisworth et al. Risk Factors for Retinopathy in Type 1 Diabetes: The DCCT/EDIC Study. Diabetes Care 2019 May; 42(5): 875-882.