Bij 40% van de mensen met DM type 1 wordt de diagnose gesteld op een leeftijd > 30 jaar1. Bij kinderen met DM type 1 zijn de auto-antistoffen in ongeveer 90% positief, terwijl dit bij volwassenen ongeveer 70% is. De reden voor deze reductie in auto-antistoffen op volwassen leeftijd is onduidelijk. Het genetisch risico op DM type 1 is onderzocht in diverse Europese populaties en betreft HLA en non-HLA varianten die gecombineerd een type 1 genetische risico score vormen (type 1 Diabetes Genetic Risk Score, T1DGRS), deze score geeft de predispositie tot het ontwikkelen van DM type 1 weer.
Vraagstelling
Wat is de relatie tussen T1DGRS en het lager gerapporteerde percentage auto-antistoffen op volwassen leeftijd versus kinderleeftijd bij personen met DM type 1?
Methoden
Deelnemers met ‘klinisch gediagnosticeerde DM type 1’ uit het Verenigd Koninkrijk die deelgenomen hebben aan de ADDRESS-2 (After Diabetes Diagnosis Research Support System 2) studie werden geselecteerd. De deelnemers waren ten minste 4 jaar oud en geïncludeerd binnen 6 maanden na de diagnose. De diagnose DM type 1 werd door de behandelaar klinisch vastgesteld. Er waren geen (studie) criteria vastgelegd voor de diagnose DM type 1. Mensen van West-Europese afkomst werden geselecteerd, omdat in deze groep het genetisch risico voor DM type 1 is onderzocht. De volgende drie auto-antistoffen voor DM type 1 werden bepaald; anti- GAD, IA2 en ZnT8A. De T1DGRS werd vergeleken met de auto-antilichamen voor DM type 1 op volwassen- en kinderleeftijd. Tevens werd het T1DGRS bepaald in een controle groep die bestond uit mensen met DM type 2 uit een andere studie (Wellcome Trust Case Control Consortium).
Resultaten en conclusie
1814 deelnemers (1112 volwassenen en 702 kinderen) met ‘klinisch gediagnosticeerde DM type 1’ werden geselecteerd. 41% van de deelnemers presenteerde zich met een ketoacidose en 74% werd bij diagnose opgenomen in het ziekenhuis. De HbA1c waarde bij presentatie was 87 mmol/mol. Van de volwassen deelnemers was in 894 personen tenminste 1 van de 3 auto-antistoffen positief (80%), terwijl dit bij kinderen 91% was. De T1DGRS was vergelijkbaar in auto-antilichaam negatieve en auto-antilichaam positief gediagnosticeerde DM type 1 op kinderleeftijd gemiddeld 0.274 SD (0.034) versus 0.277 (0.026), p=0.4. Daarentegen was de T1DGRS in auto-antilichaam negatief op volwassen leeftijd gediagnosticeerde DM type 1 lager in vergelijking met auto-antilichaam positief DM type 1; gemiddeld 0.243 SD (0.036) versus 0.271 (0.026), p<0.0001 maar hoger in vergelijking met type 2 DM gemiddeld 0.229 SD (0.034), p<0.0001. Een sensitiviteitsanalyse waarbij het auto-antilichaam ZnT8A respectievelijk wel en niet werd meegenomen in de analyse veranderde bovenstaande resultaten niet.
In de groep met negatieve auto-antistoffen op volwassen leeftijd hadden de deelnemers met een lagere T1DGRS, een hogere BMI (27 vs 24 kg/m2), daarnaast waren zij ouder bij diagnose (39 jaar vs 34 jaar, p=0.02) en hadden zij minder vaak andere auto-immuun aandoeningen (2% vs 10%, p<0.0001) in vergelijking met volwassenen met positieve auto-antistoffen. 7 van de 218 volwassenen met negatieve auto-antistoffen bleken bij hernieuwde analyse een monogene vorm van diabetes te hebben. Na herclassificatie van 147 personen met negatieve auto-antistoffen op volwassen leeftijd o.b.v. een monogene variant en/of de T1DGRS naar een niet auto-immuun diabetes was het percentage positieve auto-antistoffen gestegen naar 93% (894/965, 95 % CI 91-94 %).
De auteurs concluderen dat het percentage auto-antistoffen na exclusie van deelnemers met niet auto-immuun diabetes niet verschillend is op volwassen leeftijd versus kinderleeftijd (93 versus 91 % p=0.4)
Relevantie voor de praktijk
De eerder gerapporteerde reductie van auto-antistoffen op volwassen leeftijd wordt mogelijk verklaard door de inclusie van niet auto-immuun diabetes op volwassen leeftijd. Een sterk punt van deze studie is de genetische diagnostiek in een grote groep patiënten inclusief een controlegroep van personen met DM type 2. Een negatief punt is het ontbreken van een c-peptide bepaling bij diagnose, met name relevant in de groep met negatieve auto-antistoffen. Daarnaast is het niet helemaal uitgesloten dat er toch een discrete vorm van auto-immuun diabetes bestaat met negatieve auto-antistoffen en een laag genetisch risico op DM type 1.
Referentie
Thomas, N.J., Walkey, H.C., Kaur, A. et al. The relationship between islet autoantibody status and the genetic risk of type 1 diabetes in adult-onset type 1 diabetes. Diabetologia 66, 310–320 (2023). https://doi.org/10.1007/s00125-022-05823-1
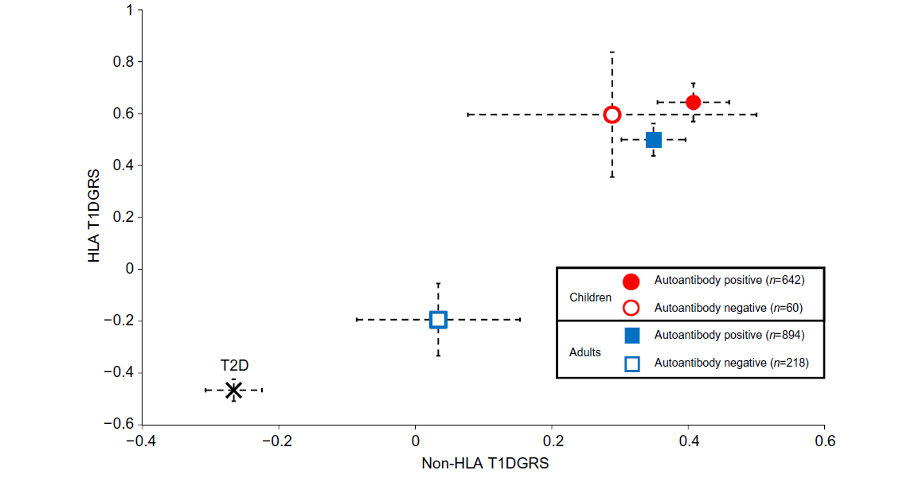
HLA and non-HLA T1DGRS by islet autoantibody status in clinician-diagnosed adult- and childhood-onset type 1 diabetes. Individuals with type 2 diabetes (T2D) were from the Wellcome Trust Case Control Consortium. Non-HLA and HLA T1DGRS were scaled to have a mean of 0 and SD of 1 for ease of representation. Individuals with childhood-onset diabetes were those diagnosed at <18 years of age and individuals with adult-onset diabetes were those diagnosed at ≥18 years of age.

