Tijdens de sessie ’COVID-19 & diabetes’ tijdens de ADDRM 2020 gaf Bastiaan de Galan (MUMC) een helder overzicht van de relatie tussen COVID-19 en diabetes. De grote vraag is steeds geweest: lopen mensen met diabetes meer risico op het krijgen van COVID-19? En, is het beloop van het virus anders dan bij mensen zonder diabetes?
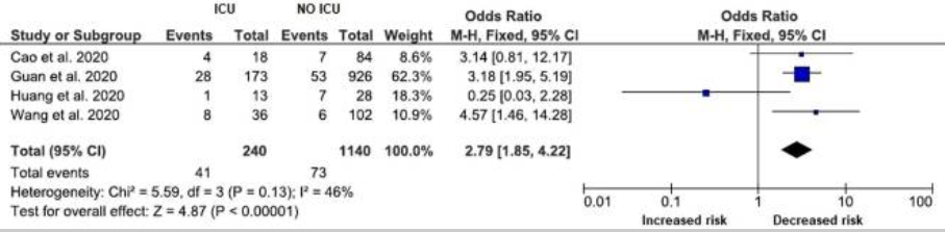
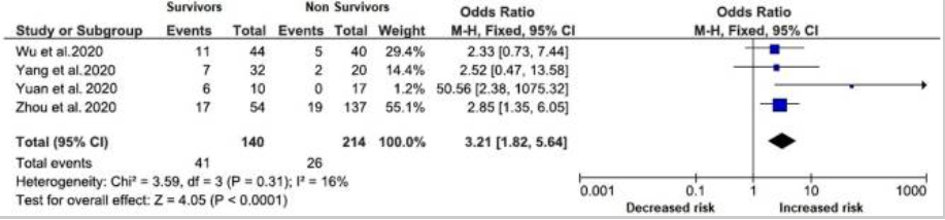
Tijdens de eerste coronagolf was het percentage patiënten met diabetes die opgenomen waren in Bernhoven (Uden) en het Tweesteden ziekenhuis (Tilburg) circa 20%.1 Deze cijfers komen overeen met het percentage ziekenhuisopnames van diabetespatiënten van voor de pandemie. Wat wel anders is, is het aantal mensen dat overlijdt: het beloop van COVID-19 is ernstiger bij diabetespatiënten en ook de mortaliteit is 2-3 keer hoger.2 In een onderzoek van Roncon onder 1382 patiënten (gemiddelde leeftijd 51,5 jaar, 798 mannen), was diabetes de tweede veel voorkomende comorbiditeit en werden patiënten met diabetes vaker opgenomen op de IC (OR: 2,79, 95% BI 1,85–4,22, p < 0,0001, I2 = 46%). Bij 471 patiënten (gemiddelde leeftijd 56,6 jaar, 294 mannen) was ook het sterfterisico hoger (OR 3,21, 95% BI 1,82–5,64, p < 0,0001, I2 = 16%).2
IC-opname in relatie tot diabetes
Overlevingskans met diabetes
Comorbiditeit
Het beloop van COVID-19 is ernstiger door de aanwezigheid van comorbiditeit als cardiovasculaire ziekten, hypertensie, obesitas en cerebraal vasculaire aandoeningen. Daarbij zijn type 2-diabetespatienten vaak ouder, behoren relatief vaker tot een etnische minderheid en hebben een lagere sociaaleconomische status. Dit komt overeen met de patiëntkarakteristieken van mensen die overlijden aan COVID-19. Bovendien wordt diabetes geassocieerd met nierinsufficiëntie en chronische longziekte.
Obesitas
Bij mensen met diabetes die vanwege COVID-19 in het ziekenhuis zijn opgenomen, was het BMI positief en onafhankelijk geassocieerd met tracheale intubatie en/of overlijden binnen 7 dagen.3
Verminderde longfunctie
Complicerende factor bij COVID-19 is de verminderde longfunctie van type 2-diabetespatienten 4 Minder longinhoud zal meespelen bij een ernstiger beloop van COVID-19. Dat diabetes een risico is voor chronische longziekte is vaak onderbelicht, terwijl het risico op astma, longfibrose en COPD anderhalf keer hoger is bij mensen met type 2-diabetes, ook na correctie voor diverse factoren.
Hyperglykemie
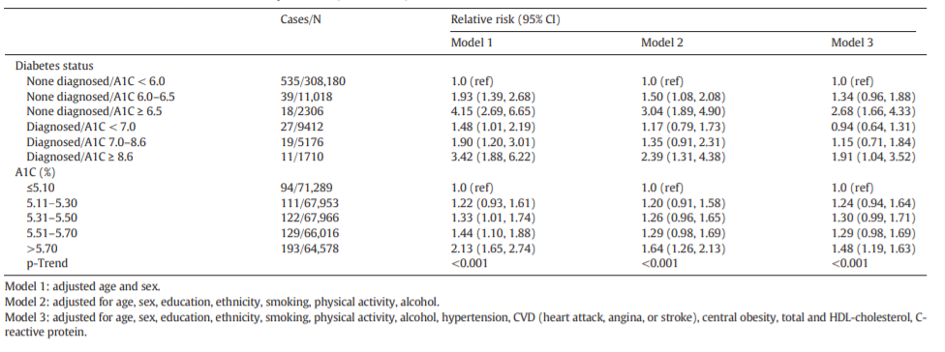
Nog een risico op een ernstiger beloop is hyperglykemie. Uit onderzoek blijkt dat de glucoseregulatie een belangrijke rol kan spelen in de immuunrespons op COVID-19. Dit is zelfs nog meer het geval bij mensen met niet-gediagnosticeerde diabetes.5
Bovendien hebben veel mensen bij ziekenhuisopname hoge bloedglucosewaarden door stress, door de cytokinestorm die typerend is voor SARS-CoV-2 en bètacelschade met het risico op ketoacidose. Dit geeft problemen als stollingsactivatie, versterkte inflammatie, vaatdisfunctie en verstoorde afweer. Al met al leidt dit tot een slechte prognose.
Behandeling met dexamethason
Een aantal van de negatieve effecten kunnen tenietgedaan worden door behandeling met dexamethason. Mensen die op de IC aan de beademing komen, krijgen dexamethason toegediend. Complicerende factor is dat dexamethason de diabetesregulatie ontregelt. In het Maastricht UMC is een protocol ontwikkeld voor behandeling met insuline bij alle patiënten die opgenomen zijn op de IC, ongeacht diabetes. Ervaring uit Italiaanse ziekenhuizen leerde dat de bloedglucosewaarden verbeteren, de stolling en inflammatie lager is en de overlevingskans toeneemt.
Conclusie
- Patiënten met vooral type 2-diabetes zijn oververtegenwoordigd bij ziekenhuisopname vanwege COVID-19
- Obesitas, comorbiditeit en hyperglykemie verklaren het verhoogde risico en de prognose
- Snelle en adequate insulinetherapie is aangewezen in geval van (steroïde-geïnduceerde) hyperglykemie
Referenties
- Buenen et al. NTvG 2020;164:D5001, Murk et al. NTvG 2020;164:D5002
- Roncon et al. J Clin Virol 2020;127:104354
- Cariou Phenotypic characteristics and prognosis of inpatients with COVID-19 and diabetes: the CORONADO study. Diabetologia. 2020 Aug;63(8):1500-1515. doi: 10.1007/s00125-020-05180-x
- Gregory L. Kinney G. Pulmonary Function Reduction in Diabetes With and Without Chronic Obstructive Pulmonary Disease. Diabetes Care 2014 Feb; 37(2): 389-395.https://doi.org/10.2337/dc13-1435
- Hamer M, et al. Diabetes, glycaemic control, and risk of COVID-19 hospitalisation: Population-based, prospective cohort study. Published: August 21, 2020. DOI:https://doi.org/10.1016/j.metabol.2020.154344